O que é Fibrilação Atrial (FA)?
Fibrilação atrial é o tipo mais comum de arritmia cardíaca e atinge milhões de pessoas em todo o mundo. FA é caracterizada por batimentos cardíacos irregulares e geralmente muito rápidos que comumente causa redução do fluxo de sangue para o resto do corpo. Durante a FA, as duas câmaras superiores do coração, chamadas átrios, batem de forma caótica e irregular, não coordenada com com as duas câmaras de baixo do coração, chamadas ventrículos.
Os sintomas da fibrilação atrial incluem palpitações, cansaço, falta de ar, fraqueza e tontura. Entretanto, alguns pacientes podem não apresentar sintoma algum.
A fibrilação atrial possui 4 fases:
Paroxísitica: quando o episódio dura até 7 dias;
Persistente: quando dura mais de 7 dias e até 1 ano;
Persistente de longa duração: quando duração do episódio dura mais que um ano;
Permanente: quando o médico e o paciente decidem que não se tentara mais reverter a arritmia.
Qual o Risco da Fibrilação Atrial?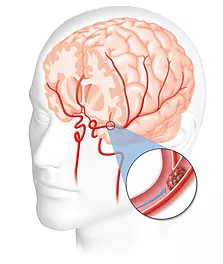
Além dos sintomas de mencionados acima, a fibrilação atrial está relacionada ao aumento da chance de acidente vascular cerebral (AVC). Este risco está aumentando em até 5 vezes. Isto acontece porque durante as crises de arritmia, os átrios perdem a capacidade de contração efetiva, fazendo com que o sangue circule muito “lento” dentro desta cavidade, permitindo assim o aumento da chance de formar coágulos. Uma vez que estes coágulos estão formados dentro do átrio eles podem sair desta câmara e atingir a circulação sanguínea sistêmica e quando este coágulo migra paras as artérias da cabeça provocam os chamados AVC´s isquêmicos. Além disso um paciente portador de fibrilação atrial pode ter um risco de morrer até 2 vezes maior que um paciente que não tem este tipo de arritmia.
Como diagnosticar?
A forma mais eficiente de realizar o diagnóstico de fibrilação atrial é através de um eletrocardiograma na hora da crise da arritmia. Outros métodos gráficos como Holter de 24h, monitor de eventos como Looper e mesmo o teste ergométrico podem auxiliar no diagnóstico. Estes exames demonstram o ritmo atrial caótico, irregular e acelerado, próprio deste tipo de arritmia e um cardiologista pode facilmente identificá-lo.

Quando desconfiar de ser portador de fibrilação atrial?
Devo desconfiar de ser portador de fibrilação atrial caso apresente sintomas de palpitações, muitas vezes associados a cansaço, fraqueza, e tontura. Pacientes com estes sintomas são aconselhados a tomar seu pulso. A percepção do pulso irregular acelerado e de amplitude menor que a habitual, pode estar relacionado com a fibrilação atrial. Neste caso é importante procurar seu médico para confirmar o diagnóstico. Como alguns pacientes são assintomáticos é importante fazer consultas periódicas com seu médico.
Quais os tratamentos?
Há várias maneiras de tratar a fibrilação atrial. Seu médico cardiologista é o profissional mais apropriado para indicar o tratamento mais adequado para cada caso. Isto por que uma série de fatores são levadas em consideração para indicar o melhor tratamento. Estes tratamentos podem ser:
medicação para controle da frequencia cardíaca – manter arritmia porém com batimentos não mais acelerados;
medicação para controle do ritmo cardíaco – manter o ritmo do coração normal, chamado ritmo sinusal;
medicação para prevenção do AVC – medicação para evitar a formação de coágulos dentro do coração – os anticoagulantes;
procedimentos para curar a fibrilação atrial – realizados através de aplicações de radiofrequência via cateteres – chamados ablação por cateter.
procedimentos para ocluir regiões do coração onde o coágulo pode se formar – indicado para pacientes que não podem tomar os anticoagulantes.
Qual o meu risco de sofrer um AVC?
O risco de um paciente portador de fibrilação atrial ter um AVC está relacionado a vários fatores, como idade, presença de diabetes, hipertensão arterial, sexo feminino, doença vascular e história de uma AVC prévio.
Vários escalas tentam identificar pacientes com risco de ter um episódio de AVC relacionado com a fibrilação atrial. Uma das mais utilizadas chama-se CHA2DS2Vasc. Ela varia de 0 a 8, onde pacientes com zero, são classificados de baixo risco e pacientes com > 1 ponto apresentam risco elevado de AVC e devem ser tomadas atitudes para prevenção destes eventos.
O que são e para que servem os anticoagulantes?
Os anticoagulantes são medicamentos que tem a função de previnir a formação de trombos e coágulos dentro da corrente sanguínea. Nos pacientes com fibrilação atrial eles são usados para prevenção de acidentes vasculares cerebrais. Os pacientes com FA e escore CHA2DS2Vasc elevado (ou seja > 1) tem indicação para utilização deste tipo de medicação.

O que são os anticoagulantes cumarínicos?
São drogas antagonistas da vitamina K (AVK), representados pela varfarina e femprocumona. A vitamina K tem função no controle da coagulação dentro do nosso organismo. Elas foram estabelecida como tratamento anticoagulante há mais de 50 anos. Estes fármacos foram descobertos em Wisconsin, Estados Unidos da América, quase que acidentalmente na década de 30, por Campbel e Link. Atualmente são amplamente utilizados na cardiologia para tratar ou prevenir eventos tromboembólicos. Várias pesquisas demonstram que a utilização destas medicações reduz a ocorrência AVC na fibrilação atrial (FA).
Os AVKs têm como mecanismo de ação inibir a vitamina k. Embora a terapia anticoagulante seja efetiva existem riscos associados, e as estimativas anuais estão entre 2% e 8% para risco de sangramentos e 1% a 3% na falha do tratamento. No entanto, mesmo que a varfarina esteja associada ao aumento do risco de eventos hemorrágicos, ainda é o anticoagulante mais prescrito em todo o mundo
Quais os cuidados com os anticoagulantes cumarínicos?
Para iniciar uma terapia com anticoagulantes orais, deve-se fazer um questionário sobre medicamentos utilizados pelo paciente, alimentação e doenças que podem inibir ou potencializar sua ação. Alguns medicamentos e ingestão de alimentos ricos em vitamina K inibem a ação dos AVK. Algumas medicações e dietas ricas em gordura podem agir potencializando os derivados cumarínicos. Ainda, além de medicamentos e ingesta de determinados alimentos, muitos outros fatores de risco de hemorragia foram identificados como, idade avançada, anemia, infarto do miocárdio, doença cerebrovascular, história de hemorragia prévia.
Por causa destes muitos fatores interferindo na ação dos cumarínicos, se faz necessário controles periódicos (cada 3-4 semanas) e permanentes dos seu efeitos na corrente sanguínea, através de uma exame chamado TAP, onde um dos resultados é o RNI. Através do RNI as doses dos cumarínicos são ajustadas pelo seu médico, onde o alvo desejado deste índice fica entre 2 e 3. Quando o valor está abaixo de 2 significa que o sangue está muito “grosso”, com aumento de formação de coágulos. Por outro lado, o índice RNI acima de 3 significa que o sangue está muito “fino”, com aumento de sangramentos ou hemorragia.
O que são os novos antociagulantes orais?
São medicamentos que tem a mesma função que os cumarínicos, porém com perfil de controle, segurança e efetividade tão bom ou mesmo melhor que os cumarínicos e via de regra sem o inconveniente de fazer exames de sangue regularmente.
Esses fármacos não requerem monitoração da anticoagulação (RNI) e têm pouca interação com medicamentos e alimentos. Esses fatores, aliados à elevada eficácia e segurança, conferem a essas novas drogas o potencial de aumentar a aderência ao tratamento ACO e o número de pacientes tratados. Três são os anticoagulantes de nova geração e que estão disponíveis no Brasil: dabigatrana, rivaroxabana e apixabana.
O que são medicações antiarrítmicas para FA?
São fármacos utilizados para reduzir ou suprimir episódios de fibrilação atrial. Os fármacos ou medicações antiarrítmicas mais utlizadas são:
flecainida (não disponível no Brasil)
amiodarona
propafenona
disopiramida (não disponível no Brasil)
dronedarona (não disponível no Brasil)
sotalol
Estas medicações alteram a atividade elétrica das células cardíacas. A formação e transmissão da atividade elétrica dentro do coração são responsáveis pela coordenação do trabalho de relaxamento e contração do coração que em última análise é responsável pelo bombeamento do fluxo de sangue para todo o organismo. Esta atividade elétrica esta descoordenada dentro dos átrios durante a fibrilação atrial. Estas medicações tentam “por ordem” a esta atividade elétrica, com o objetivo de diminuir a chance de a arritmia aparecer. Porém estas medicações não garantem que a arritmia não ira surgir novamente. Muitas vezes, pode ser necessário tentar vários antiarrítmicos até chegar ao mais adequado para cada paciente.
Como toda medicação, os antiarrítmicos tem vantagens e desvantagens como efeitos colaterais. Cabe ao cardiologista junto com o paciente decidirem a melhor opção para cada caso.
Existem ainda alguns tipos de medicamentos que podem ser utilizados apenas para reduzir a frequência cardíaca sem reverter o ritmo do paciente. Os principais tipos de medicamento habitualmente utilizados para reduzir a frequência cardíaca são:
Digitálicos
Betabloqueadores (por exemplo: bisoprolol, metoprolol, atenolol)
Antagonistas dos canais de cálcio (por exemplo: diltiazem, verapamil)
O que é a cardioversão elétrica?
A cardioversão elétrica é um tipo de choque realizado no tórax do paciente para reverter a fibrilação atrial. Este procedimento geralmente é utilizado quando o paciente tem um episódio de FA sintomática e as medicações falham em reverter a arritmia.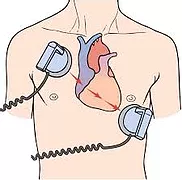
Este choque é controlado para não trazer nenhum dano ao paciente e é forte o suficiente para parar brevemente quaisquer sinais elétricos gerados pelo coração e permitir que o marcapasso natural do coração, “o nó sinusal”, recupere o controle do ritmo do coração.
A cardioversão elétrica é realizada no hospital, utilizando uma máquina chamada desfibrilador/cardioversor, que é o aparelho que libera o choque,. Este choque só é realizado após o paciente estar anestesiado. Portanto, o paciente não sente nada.
Antes de realizar uma cardioversão o paciente deverá tomar medicação anticoagulante por 3 semanas ou realizar um ecocardiograma transesofágico, para excluir a existência de coágulos dentro do coração, quando aquele episódios durar mais que 48 horas. Também é necessário tomar medicação anticoagulante por pelo menos mais 4 semanas após a cardioversão. Este procedimento não cura a fibrilação atrial. Ele apenas reverte aquele episódio, devendo-se portanto, adotar outras medidas para que a arritmia não retorno como medicações antiarrítmicas e ou ablação por cateter.
O que é ablação por cateter?
A ablação por cateter é uma espécie de cauterização dos focos de arritmias dentro do coração. No caso da fibrilação atrial as veias pulmonares são os alvos da ablação. As veias pulmonares são os vasos que ligam os pulmões ao átrio esquerdo que permitem que sangue oxigenado volte ao coração após passar pelos pulmões. Nos pacientes com FA, verificou-se que estas extensões músculo atrial esquerdo são encontrados dentro das veias pulmonares e exibem atividade elétrica rápida e inapropriada. Estas atividades elétricas anormais caminham para dentro do átrio esquerdo e produzem atividade elétrica rápida (400-600 por minuto) e irregular provocando o surgimento da FA.
A propagação da atividade elétrica anormal com origem nas veias pulmonares pode ser eliminada pela destruição das células na conexão das veias pulmonares com o átrio esquerdo, para que não possam conduzir sinais elétricos. Isto é chamado de isolamento elétrico das veias pulmonares através de ablação por cateter.
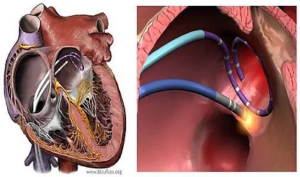 A técnica mais comum utiliza uma corrente alternada de alta frequência ou radiofrequência administrada por um cateter flexível com um eletrodo metálico e irrigado na ponta. A passagem de corrente pelo tecido cardíaco provoca aquecimento do músculo cardíaco e morte das células gerando uma ponto de lesão onde não existe mais atividade elétrica. Nesta técnica são realizadas uma série de lesões contíguas que se estende por toda a espessura do tecido e forma um círculo nas junções das veias pulmonares, tanto do lado direito quanto do lado esquerdo e forma-se uma barreira elétrica que isola as veias pulmonares do restante do átrio esquerdo.
A técnica mais comum utiliza uma corrente alternada de alta frequência ou radiofrequência administrada por um cateter flexível com um eletrodo metálico e irrigado na ponta. A passagem de corrente pelo tecido cardíaco provoca aquecimento do músculo cardíaco e morte das células gerando uma ponto de lesão onde não existe mais atividade elétrica. Nesta técnica são realizadas uma série de lesões contíguas que se estende por toda a espessura do tecido e forma um círculo nas junções das veias pulmonares, tanto do lado direito quanto do lado esquerdo e forma-se uma barreira elétrica que isola as veias pulmonares do restante do átrio esquerdo.
Através de pequenas punções na virilha, o eletrofisiologista introduz 3 cateteres na veia femoral e desloca-os sobradioscopia ou ultrassom até o átrio direito. Para alcançar o átrio esquerdo, utiliza-se uma agulha comprida para realizar uma punção na parede que separa o átrio esquerdo do átrio direito – chama-se punção transeptal – logo em seguida são introduzidos os cateter no átrio esquerdo.
Dois catéteres são colocados no átrio esquerdo: um para registar os sinais elétricos das veias pulmonares e o outro para realizar as cauterizações. O procedimento é guiado por uma reconstrução anatômica tridimensional das veias pulmonares e do átrio esquerdo.
O isolamento elétrico resultante é confirmado pelo desaparecimento dos sinais elétricos nas veias pulmonares.
No meu caso é indicado realizar ablação por cateter?
A decisão de realizar ablação de fibrilação atrial deve ser sempre discutida em conjunto entre o paciente e seu médico, após orientações a cerca do procedimento e esclarecimentos de dúvidas sobre os riscos e benefícios.
Está indicado este procedimento para os pacientes portadores de fibrilação atrial sintomáticos e refratários ao tratamento medicamentoso com antiarrítmicos, ou seja quando a medicação não é suficiente para manter o paciente sem episódios de arritmias. Também é indicado ablação por cateter quando o paciente não deseja utilizar as medicações antiarritmicas ou quando estas medicações trazem efeitos colaterais.

Quais o beneficios e os riscos relacionados a ablação por cateter?
O principal benefício da ablação por cateter é melhorar a qualidade de vida dos pacientes, por extinção ou diminuição dos episódios de FA. A chance de curar a fibrilação atrial através de cateter varia com a fase que a arritmia se encontra em cada paciente, podendo chegar até 90% no pacientes com FA paroxística. Em alguns pacientes é necessário realizar um segundo procedimento para fazer uma espécie de reforço das cauterizações ja realizadas. Nos pacientes que se consegue curar a fibrilação atrial pode-se suspender as medicações antiarrítmicas e na maioria das vezes também os anticoagulantes.
Alguns estudos vêm também demonstrando diminuição do risco de AVC e da mortalidade dos pacientes submetidos a ablação por cateter para o tratamento da fibrilação atrial.
Os principais riscos relacionados ao procedimento de ablação por cateter são:
1 – Hematoma e dor no local da punção venosa na virilha, que as vezes pode ser doloroso por alguns dias, mas que geralmente não requer nenhuma intervenção. Raramente pode formar-se um pequeno abaulamento na parede da veia com extravasamento de sangue e que chamamos de pseudo aneurisma, que eventualmente pode necessitar de correção cirúrgica. Complicações vasculares acontecem em cerca de 2% dos pacientes;
2 – Pequenos coágulos podem se desprender durante a ablação a partir do átrio esquerdo e atingir a circulação sanguínea em qualquer região do corpo. Quando atinge os vasos do cérebro pode causar um AVC. Hoje em dia é muito raro de acontecer, pois utilizam-se medicações anticoagulantes dias antes, durante e após o procedimento, alem da realização de ecocardiograma transesofágico para descartar a presença destes coágulos dentro do coração. Isto pode acontecer em aproximadamente 0,5% dos procedimentos.
3 – Alguma medidas utilizadas para minimizar a formação de coágulos durante o procedimento, como a utilização de medicações anticoagulantes, aumentam um pouco o risco de hemorragias internas. No caso da ablação da fibrilação atrial pode acontecer o derrame pericardite e tamponamento cardíaco, onde o espaço entre o coração e a membrana que o envolve, chamada de saco pericárdico ficam cheios de sangue por um dano provocado na parede do coração. Geralmente isto tem que ser revertido na hora com uma agulha fazendo a drenagem deste sangue e raramente pode ser necessário uma cirurgia cardíaca para reversão do quadro. Esta complicação também é rara, acontecendo em aproximadamente 1% dos pacientes.
4 – Nosso coração e principalmente a parede posterior do átrio esquerdo, fica muito próximo do esófago. Por isso, algumas aplicações em regiões do coração próximas ao esófago podem causar lesões neste órgão, provocando muito raramente (0,0025% dos procedimentos) uma comunicação entre o esófago e o coração que pode gerar infecção, AVC com sequelas graves e mesmo morte.
5 – Excesso de lesões no interior das veias pulmonares podem provocar estreitamento destas veias com diminuição do fluxo por elas. Isto pode provocar sintomas como cansaço e tosse. Atualmente esta complicação também é muito rara, pois as aplicações de radiofrequência são realizadas com catéteres especiais e através de mapeamento eletroanatômico, que ajudam o médico eletrofisiologista a realizar a ablação fora das veias pulmonares.
Atualmente o procedimento de ablação por cateter para fibrilação atrial é muito seguro, com uma taxa de complicação muito baixa e índice de cura bastante elevado, tornando um opção terapêutica para uma Granda parte dos pacientes com FA.
O que é e para o que serve a oclusão do apêndice atrial esquerdo?

O apêndice atrial esquerdo é uma região do átrio esquerdo com uma forma de bolsa onde costumeiramente formam-se os coágulos durante a fibrilação atrial. São estes coágulos que podem se desprender desta região e provocar o AVC ou eventos embólicos. Atualmente estes procedimentos chamados de oclusão do apêndiceatrial esquerdo são indicados para pacientes que não podem tomarmedicações anticoagulantes devido ao risco elevado de hemorragia. Basicamente o que se faz neste procedimento é inserir um dispositivo oclusor, através de uma punção na virilha, dentro do apêndice atrial esquerdo com a finalidade de não haver mais comunicação entre esta estrutura e o restante do coração, diminuindo consideravelmente a formação dos coágulos e por consequência a chance de AVC e evitar a necessidade de uso de medicações anticoagulantes.




